身長0.5cmの変化が教える「未来の健康」。用賀きくち内科 肝臓・内視鏡クリニックが挑む、データに基づく予防医療

「今日のメタボ、明日のロコモ」をスローガンに、次世代の予防医療を実践する「用賀きくち内科 肝臓・内視鏡クリニック」。
このクリニックを率いる院長の菊池真大氏は、肝臓・内視鏡のスペシャリストでありながら、独自の視点で運動療法にも注力している。
数値化されたデータと対話で患者の人生に伴走する、菊池院長の揺るぎない信念と診療哲学に迫る。

かかりつけ医の距離感で、専門病院の精度を。ダブル専門医体制と全身の「数値化」
―「用賀きくち内科 肝臓・内視鏡クリニック」の特長について、具体的な設備や体制といった側面からお話しいただけますでしょうか。
菊池:当院が目指しているのは、「地域のかかりつけ医としての親しみやすさ」と、「専門病院レベルの検査スピード・精度」の両立です。
この「精度」と「安心」を根底で支えているのが、副院長である妻、菊池美穂医師の存在です。

彼女も消化器内科と内視鏡の専門医資格を持っており、当院は「ダブル専門医体制」で診療を行っています。
医師が一人だけのクリニックでは、どうしても判断に迷う瞬間や、物理的に手が回らない場面が出てくるものです。
そんな時、同じレベルの専門知識を持ち、忌憚なく意見を交わせるパートナーがすぐ隣にいてくれることは、何よりの強みであり、私自身の心の支えでもあります。
彼女がいてくれるからこそ、患者様一人ひとりに丁寧に向き合いながら、同時に高度な医療を提供し続けることができる。
この体制を実現できたことには、本当に感謝しています。

こうした人的な体制に加え、設備面でこだわっているのが「身体の数値化」です。
まず、患者様の全身状態を把握するために、高精度体成分分析装置「InBody580(インボディ580)」を導入しています。

スポーツジムなどで見かける簡易的なものではなく、医療用のハイスペックなモデルを採用しており、ほぼ全ての患者様に測定を行っています。
このモデルは、右手・左手・体幹部・右足・左足の5つの部位ごとに詳細なデータを取得できるのが強みです。
当院ではさらに、このデータに加え、身長、血圧、握力といった身体情報をすべてシステム内で統合・一元管理しています。
単なる体重の増減だけでなく、四肢の筋肉バランスや質がどう変化しているかを経時的に追うことができます。
次に、私の専門領域である肝臓内科に関しては、「FibroScan (フィブロスキャン)」というフランス製の検査機器を導入しています。

痛みも苦痛もなく、皮膚から軽い振動を与えるだけで、肝臓の脂肪量と硬さを瞬時に数値化ですることができます。
一般的な健康診断の超音波検査では「脂肪肝の疑いがある」といった曖昧な評価になりがちですが、当院ではそれを明確な数値として測定します。
「脂肪量がいくつ、硬さがいくつ」と具体的なスコアが出るので、病態の進行度が一目でわかります。
個人のクリニックでこれを日常診療の流れに組み込んでいるケースは、まだかなり少ないと思います。
そして、これらの検査結果を裏付ける血液検査にもスピード感を求めています。
通常、クリニックの血液検査は外部機関に委託するため結果が出るまで数日かかりますが、当院では院内で解析できるシステムを構築しており、採血からわずか10分程で詳細な結果が出ます。

InBody580やFibroScanで体の状態を見て、その日のうちに血液データと照らし合わせて診断し、治療方針を決める。
数日後にまた来てください、とお待たせすることはありません。

おかげさまで多くの信頼をいただき、内視鏡検査の件数も増え続けています。
現在は需要に対応するため、空けたスペースを使って内視鏡室を2部屋に増設しました。
設備、スピード、そして専門性。
これらを高いレベルで融合させ、地域の皆様に提供することが、当院の基本姿勢です。
「今日のメタボ、明日のロコモ」。内科診療における新たな発想
―用賀きくち内科 肝臓・内視鏡クリニックが掲げている「メタボとロコモの同時管理」というテーマについて教えてください。

菊池:「メタボとロコモの同時管理」。
これは、用賀きくち内科 肝臓・内視鏡クリニックが開業当初から掲げているメインテーマの一つであり、スローガンでもあります。
一般的に、内科クリニックの役割というと「メタボリックシンドローム(生活習慣病の前段階の状態)」の管理が中心だと思われがちです。
高血圧、糖尿病、高脂血症、肥満といった疾患に対し、数値をコントロールするためのお薬を処方し、生活指導を行う。
もちろん、これは動脈硬化や心疾患を防ぐ上で非常に重要なことです。
しかし、人間の体は年齢とともに変化します。
60歳を超えてくると、メタボのリスク管理と並行して、あるいはそれ以上に「ロコモ(ロコモティブシンドローム)」への対策が重要になってきます。
ロコモとは、筋肉や骨、関節などの運動器が衰え、立つ・歩くといった移動機能が低下してしまう状態のことです。
私が問題視しているのは、多くの内科診療の現場において、この「ロコモ」の視点が抜け落ちてしまっている現状です。
メタボ、つまり生活習慣病の数値管理に専念するあまり、患者さんの筋肉量や骨格筋の状態、そして「動ける体なのかどうか」という評価が十分になされていない。
極端な話をすれば、お薬で検査数値がきれいに下がったとしても、過度な食事制限や運動不足によって筋肉が落ち、結果として寝たきりになってしまっては、健康寿命を延ばしたことにはなりません。
「今日のメタボ、明日のロコモ」。
この言葉には、現在の生活習慣病管理が、将来の身体機能に直結しているのだという強いメッセージを込めています。
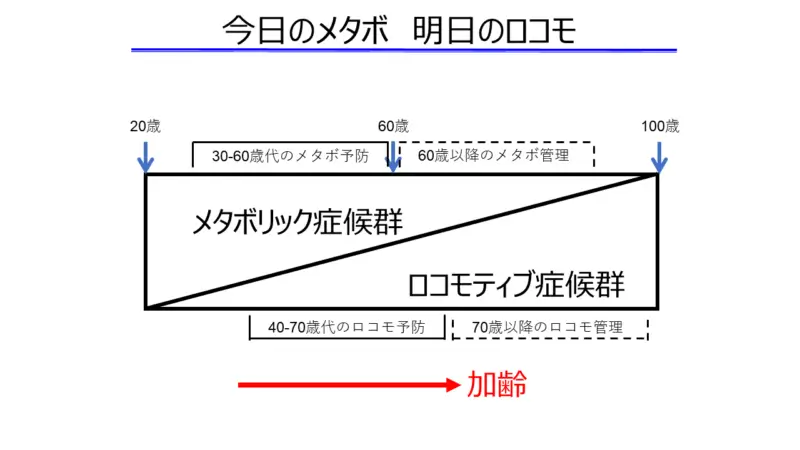
メタボとロコモは表裏一体の関係にあります。
年齢を重ねる中で、どこかのタイミングでギアを入れ替え、メタボ対策からロコモ対策へと、軸足を少しずつシフトさせながら管理していく必要があります。
患者さんご自身が体力の低下や足腰の弱さを自覚されるのは、多くの場合70歳を過ぎてからです。
しかし、それでは予防の観点からは遅すぎます。

まだ自覚症状のない40代や50代の頃から、メタボの管理を行いながら、同時に骨格筋や骨の状態を意識させ、運動習慣を身につけていただく。
大病院に勤務していた頃は、「内科医がなぜ運動指導に口を出すのか」「専門の内視鏡だけに集中しろ」と周りに言われ、専門分野の診療にしか向き合えませんでした。
自分のクリニックを持った今、“メタボとロコモを同時に管理予防する”この包括的な診療スタイルを確立することこそが、私の使命だと考えています。
データによる「見える化」が、患者様の意識と行動を変える
―「ロコモ」のリスクを早期に発見するために、どのようなアプローチを行っているのでしょうか。
菊池:骨や筋肉は加齢とともに自然と減少していきますが、筋肉に関しては何歳からでも鍛えることができます。
たとえ骨密度が年齢相応に低下したとしても、それを支える筋肉がしっかりしていれば、体を支え、活動的な生活を維持することは可能です。
そこで重要になるのが、先ほどお話ししたInBody580による徹底した「見える化」です。

用賀きくち内科 肝臓・内視鏡クリニックでは、InBody580を用いて、右手・左手・体幹部・右足・左足という5つの部位ごとの「筋肉量」「脂肪量」「水分量」を詳細に数値化します。
さらに、筋肉の質や、骨ミネラル量(骨密度と相関する指標)も測定可能です。
日本国内において、InBody580のデータを身長計、血圧計、握力計のデータと完全に統合し、一つのシステムとして運用している内科クリニックは非常に稀だと思います。
診察室では、モニターにこれらのデータを映し出し、患者様と一緒に確認します。
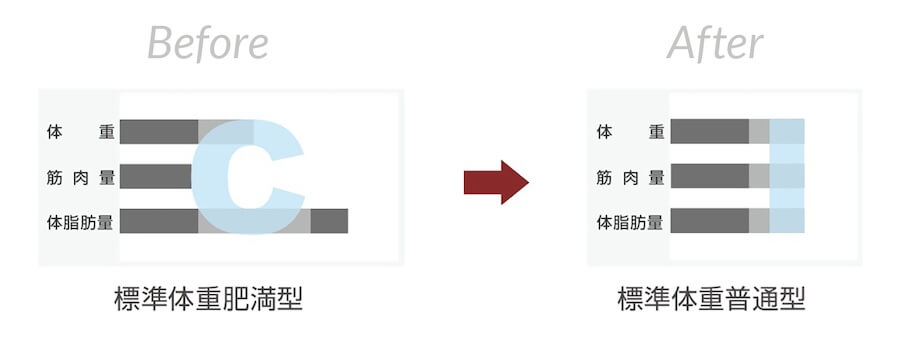
例えば、ご自宅の体重計で「58.8kg」という数字を見て、「標準体重だから大丈夫」と安心されている方がいらっしゃいます。
ですが、InBody580で中身を分析すると、筋肉量が極端に少なく、その分を脂肪が補っている「隠れ肥満」の状態であることが判明することが多々あります。
理想的な状態は、グラフ上で筋肉量と脂肪量のバーが一直線に揃うこと(下記右図のI型)です。
しかし、生活習慣病のリスクが高い方やロコモ予備群の方は、筋肉のバーが凹んで短く、脂肪のバーが出っ張って長くなっています(下記左図のC型)。
特に注目していただきたいのは、「足」と「体幹部」の筋肉量です。
生活習慣病の改善や基礎代謝の向上において、大きな筋肉が集まる下半身と体幹の状態は極めて重要です。
「体重は標準ですが、足の筋肉がこれだけ落ちていて、脂肪に置き換わっていますよ」このように、具体的なデータとして「見える化」することで、患者様の納得感は格段に高まります。
ただ漠然と「運動しましょう」と言うのではなく、「足と体幹の筋肉を標準まで戻しましょう」と具体的な目標を共有することで、治療への参加意識が生まれるのです。
また、当院では身長の変化を非常に重要な指標として捉えています。
毎回身長を測ることを不思議に思われるかもしれませんが、大人の身長が縮むということは、単なる加齢現象ではありません。
椎間板の水分が減ったり、背骨を支える筋肉が弱くなって姿勢が保てなくなったりしている証拠なのです。
私の経験則では、前回測定時より「0.5cm」身長が低下していたら、それは体が発しているSOSのサインです。
「最近、運動不足になっていませんか?」
「背中が丸まってきていませんか?」
40代・50代という早い段階での0.5cmの低下を見逃さず、そのタイミングで運動指導や生活指導を行うこと。
この早期介入こそが、将来の寝たきりを防ぐ分岐点になると信じています。
「内科医による運動療法」の確立を目指して。資格取得への挑戦

―運動指導についてもお聞きします。内科の診察室では、具体的にどのような指導が行われるのでしょうか。
菊池:従来の内科診療では、医師が「運動してください」「毎日歩いてください」と指導することが一般的でした。
しかし、患者様の体の状態を把握せずに「ただ歩け」と言うのは、非常に無責任なことでもあります。
例えば、膝関節に変形がある高齢の患者様に、良かれと思ってウォーキングを推奨した結果、「先生、言われた通り歩いたら膝が痛くなって歩けなくなりました」ということにもなりかねない。
これでは本末転倒です。
実は、医学部のカリキュラムには「運動療法」に関する講義はほとんど組み込まれていません。
病気の診断や薬物療法については学びますが、「どの筋肉をどう動かせば、どう健康につながるのか」という実践的な運動指導法を学ぶ機会は、医師であっても驚くほど少ないのが現状です。
そこで私は、内科医として根拠のある運動指導を行うために、「健康運動指導士」という資格の取得に挑戦することにしました。
これは厚生労働省所管の財団法人が認定する資格で、個々人の心身の状態に応じた安全で効果的な運動プログラムを作成・指導する専門家のためのものです。
現在、全講義と実技講習を修了し、試験を終えて結果を待っている段階ですが(※インタビュー時点)、順調にいけば4月には資格取得者として登録できる予定です。
この講習は、現役の医師である私にとっても非常にハードなものでした。
合計10日間以上にわたる講義に加え、エアロビクスなどの実技指導も行います。
自分が踊るのではなく、インストラクターとして集団を指導するための実技です。
音楽に合わせて参加者の動きを見ながら、遅れている人に配慮し、全体を鼓舞する。
そうした、人に運動を教える技術を体系的に学ぶことができました。
この知識があるからこそ、InBody580のデータを見ながら医学的な根拠に基づいたアドバイスが可能になります。
用賀きくち内科 肝臓・内視鏡クリニックで特に推奨しているのが、「腸腰筋(ちょうようきん)」のトレーニングです。
腸腰筋は上半身と下半身をつなぐインナーマッスルで、姿勢の維持や歩行に不可欠な筋肉ですが、加齢とともに衰えやすい箇所でもあります。
この筋肉を鍛えるために、太ももを引き上げる「ニーリフト」という運動を指導しています。
ただ上げるだけでは負荷が足りない方には、ゴムバンドを用いたトレーニングを紹介し、必要であれば院内でバンドを購入できるようにしています。
いきなり「スポーツジムに入会してください」と言っても、ハードルが高すぎて続きません。
日常生活の中で「これならできる」という小さな運動を提案し、患者様の意識を変えていく。
それが、私が目指す「内科医による運動療法」です。
さらに、こうした取り組みを診察室の外へも広げています。
その一つが、3〜4ヶ月に1回のペースで開催している「ようが健幸教室」という勉強会です。
2026年2月に第4回を迎えます。
診察室ではどうしても時間が限られてしまうため、食事や運動療法の詳細を伝えきれないことがあります。
そこで、区民センターなどを借りてじっくりと学べる場を設けました。
当日参加できない方のために、講義の様子を動画にして院内のQRコードから視聴できる仕組みも作っています。
診察室に来た時だけでなく、日常生活の中で患者様が「健康」や「幸せ」について考えるきっかけを作り続けること。
それもまた、私が大切にしている役割の一つです。

「肝臓・内視鏡」の専門医として。コロナ禍を経て辿り着いた理想
―クリニックの名称にある「肝臓・内視鏡」の分野についても、先生のこだわりをお聞かせください。
菊池:ここまで予防や運動の話を多くしてきましたが、用賀きくち内科 肝臓・内視鏡クリニックの基盤にあるのは、あくまで「肝臓内科」と「内視鏡内科」としての高度な専門性です。
特に肝臓領域においては、先ほどご紹介したFibroScanをはじめ、専門病院レベルの診断能力を有しています。
肝臓は「沈黙の臓器」と呼ばれ、脂肪肝や肝硬変が進行しても自覚症状がほとんどありません。
だからこそ、数値化して見せることが治療のモチベーション維持に不可欠なのです。
3ヶ月に1回、定期検査でFibroScanを行い、「数値がこれだけ良くなりましたよ」とお見せする。
すると、患者様の表情がパッと明るくなり、治療への意欲がさらに高まります。
このサイクルを作れることが、当院の大きな強みです。
また、内視鏡検査に関しても、鎮静剤を使用した苦痛の少ない検査を標準としています。
検査後はリカバリールームでゆっくりとお休みいただき、マッサージチェアでくつろいでからお帰りいただけるような環境も整えました。

私が肝臓専門医、消化器病専門医、内視鏡専門医、総合内科専門医を持ち、副院長の妻も同じくこれらすべての専門医を持つ。
この「ダブル専門医体制」により、肝臓の患者様が内視鏡検査を受ける際も、逆に内視鏡で来られた方が肝臓の不安を相談する際も、シームレスで質の高い医療を提供できる体制を整えています。
私がこうした全身管理と専門医療を両立させるスタイルに行き着いた背景には、新型コロナウイルスの流行という大きな社会変化がありました。
当時、私が勤務していた東京医療センターでは、コロナ対応や高度先進医療に資源を集中させるため、慢性疾患で安定している患者さんは地域のクリニックへ戻すという方針が強化されました。
しかし、長年診させていただいた患者さんを、機械的に「他へ行ってください」と放り出すことは、私にはどうしてもできませんでした。
患者さんも私も、同じように歳を重ねていきます。
その長い人生の経過の中で、単に薬を出すだけの関係ではなく、ロコモの予防も含めたトータルな健康管理で伴走したい。
大病院のシステムの中で行き場を失いかけている患者さんの受け皿となり、理想とする医療を提供するために、私は用賀での開業を決意しました。
卸問屋の家に生まれ、小学5年生で知った「命の期限」。医師を志した原点

―先生は、どのようなきっかけで医師を志されたのでしょうか。
菊池:実は、私の家系には医療関係者は一人もおらず、医学とは無縁の環境で育ちました。
実家は建材の卸問屋を営んでおり、創業100年ほど続く商売人の家系です。
父も祖父も経営者で、私も幼い頃からビジネスや運営といった空気に触れて育ちました。
今、クリニックの経営や人事を楽しんでやれているのは、そうした経営者としての血が流れているからかもしれません。
転機となったのは、慶應義塾幼稚舎(小学校)の5年生の時です。
大好きだった祖父が亡くなったのです。
祖父は創業社長として会社を大きくした人物で、私は学校帰りに祖父のところへ遊びに行くのが日課でした。
しかし、祖父は病に倒れ、私は母に連れられて病院へ通うようになりました。
そこで初めて、身近な人の死に直面したのです。
昨日まで元気だった人が、突然いなくなってしまう。
その事実は、小学5年生の私にとってあまりにも衝撃的でした。
「もっと長生きさせてあげたかった」
「自分に何かできることはなかったのか」
強烈な悲しみとともに、子供心にそう思いました。
そして、「自分が医師になれば、家族や大切な人を長生きさせてあげられるんじゃないか」という思いが芽生えたのです。
誰かに勧められたわけではなく、祖父の死を通じて感じた命の重みと「家族を守りたい」という純粋な衝動。
それが、私の医師としての原点であり、中学・高校・大学と進む中でも揺らぐことのないモチベーションの源泉になりました。
スポーツに明け暮れた学生時代と、米国留学で痛感した「予防」の大切さ
―その後、慶應義塾大学医学部に進まれるわけですが、学生時代はどのように過ごされたのですか。
菊池:慶應という環境もあり、とにかくスポーツに明け暮れていましたね。
小学校からラグビー、サッカー、バスケ、テニスと様々な競技に打ち込み、大学ではゴルフ部に入って今でも続けています。


中学時代に骨折して部活を辞めざるを得なかった悔しい経験もありますが、そうやって体を動かし続けた経験が、現在の体力の大切さや運動療法の重要性を説く診療スタイルの土台になっているのかもしれません。

医学部卒業後は、全身を診られる医師になりたいという思いから消化器内科へ進み、臨床研修を経て米国ペンシルバニア大学へ留学する機会をいただきました。
フィラデルフィアでの2年間は、肝臓の免疫研究に没頭すると同時に、日本の医療を外から客観的に見る貴重な時間となりました。
アメリカの医療現場を見て痛感したのは、日本の国民皆保険制度のありがたさと、逆説的ですが、アメリカの予防医学の進歩です。
アメリカでは保険に入っていないと満足な医療が受けられなかったり、専門医の予約が数ヶ月先になったりすることが日常茶飯事です。
だからこそ、病気にならないこと、つまり予防に対する意識が国全体として非常に高いのです。
病気になってから治すのではなく、なる前に防ぐ。
その考え方は、帰国後の私の診療に大きな影響を与えました。
現在の「メタボとロコモの同時管理」というテーマも、この米国時代に培った予防医学への視点がベースになっています。
事業を営む家系で育った経営感覚、スポーツで培った体力への意識、そして留学で学んだ予防医学。
これまでの人生の全ての点が、今のクリニックで線となって繋がっていると感じています。
ロボットとアートが共存する空間。「伸びしろ」を作り出し、スタッフの心を大切にする
―院内ではロボットが稼働していたり、受付の奥に絵画が飾られていたりと、独特の雰囲気を感じます。これらにはどのような意図があるのでしょうか。
菊池:一見バラバラに見えるかもしれませんが、実はこれら全てに通底している一つのキーワードがあります。
それが「マングローブ」であり、そこから生まれる「バッファーゾーン(緩衝地帯)」という考え方です。
私がこの考えに至ったのは、開業を意識し始めた頃、母校である慶應義塾大学の卒業式で伊藤公平塾長のスピーチを聞いたことがきっかけでした。
「マングローブは、海水と淡水が交わる汽水域に根を張り、陸地と海の間の緩衝地帯となって生態系を守っている。君たちも、社会のどこにいても、このマングローブのようなバッファーゾーンを大切にできる人間になりなさい」
この言葉を聞いた瞬間、強い衝撃を受けました。
クリニックの運営においても、医師、看護師、事務、それぞれの業務の間には、どうしても手が届きにくい隙間やバッファーゾーンが存在します。
そこに無理やりスタッフの手を伸ばさせようとすれば、現場は疲弊してしまいます。
そこで導入したのが、2025年12月からUSEN-ALMEX社と連携して実証実験を行っているロボットです。
内科クリニックでの導入は当院が全国で初めての事例であり、他科を含めてもまだ全国で僅かしか稼働していない先進的な取り組みです。
患者様にアンケートも実施していますが、その結果は予想以上でした。
大多数の患者様が『好印象だった』『わかりやすかった』と回答してくださり、高い評価をいただいています。

例えば、大腸内視鏡検査前の下剤説明などの定型業務をロボットに任せることで、業務の「隙間」を埋めることができます。
導入当初はスタッフも戸惑っていましたが、結果として生まれた「心の伸びしろ」が、本来人間がやるべき創造的なケアや患者様への寄り添いに繋がっています。
ロボットは、スタッフにとっての大切なバッファーゾーンを守る存在なのです。

絵画もまた、スタッフの心を守るための大切なバッファーゾーンです。
この想いの原点は、コロナ禍での経験にあります。
当時、医療現場は逼迫し、私たち医師もスタッフも極度の緊張と制限の中で日々を過ごしていました。
そんな時、私はよく一人で美術館に足を運びました。
言葉を発さず、ただ静かにアートと向き合う。
そうすると、不思議と心が落ち着き、張り詰めていた神経がニュートラルな状態に戻っていくのを感じました。
優れたアートには、作者の内面から湧き出る本質が宿っています。
その本物に触れることで、偏ってしまった自分の心がリセットされ、また明日から頑張ろうという活力が湧いてくるのです。
「この感覚は、クリニックで働くスタッフにとっても必要なものだ」
そう強く思いました。
だからこそ当院では、患者様の待合室ではなく、あえて受付カウンターの横、つまり仕事中のスタッフが顔を上げた時に一番よく見える位置に絵を飾っています。
実はあの絵、私の子供が描いたものなんです。

ふとした瞬間あの絵が目に入り、スタッフの心が少しでも和めばいい。
忙しい業務の合間に、本質的なものや温かいものに触れる一瞬の「心の伸びしろ」を持つこと。
それが、スタッフの精神的なバッファーゾーンとなり、結果として患者様への優しい対応や、より良い医療の提供に繋がっていくと信じています。
沖縄で出会った「蝶」。ロゴマークに隠された運命的な意味
―ロゴマークについても、何か特別なエピソードがあるそうですね。
菊池:はい。
当院のロゴマークは、胃と蝶(腸)の形を組み合わせてデザインしたものなのですが、実は先日、年末年始に沖縄へ行った際、マングローブの林でオオゴマダラという蝶が飛んでいるのを見かけまして。
海水と淡水が混じり合う汽水域、つまりマングローブという緩衝地帯で、優雅に舞う蝶。
その光景を見た時、鳥肌が立ちました。
「あ、これはうちのクリニックそのものだ」と。

現代の医療は、高度な治療を行う大病院と、検査を行う健診センターに二極化しています。
しかし、その間には広大な「医療の狭間(ギャップ)」が存在します。
病名がつかなくても不安を抱えている人、今は異常がなくても将来のリスクがある人。
そうした患者さんが、誰にも診てもらえないまま漂っている。
用賀きくち内科 肝臓・内視鏡クリニックは、この狭間に存在する「マングローブの森」でありたいのです。
高度医療と日常生活の間に深く根を張り、InBody580やFibroScanという根を張り巡らせて、患者さんの健康という土壌が崩れないように守り続ける。
そして、そこには蝶(=健康な命)が舞っている。
ロゴマークに込めた意味と、母校での気づき、そして沖縄での体験。
全ての点が線となって繋がり、私が進むべき道はこれだと確信しました。
「健診」と「治療」の狭間を埋める存在として
―最後に、地域医療における用賀きくち内科 肝臓・内視鏡クリニックの役割について、先生のお考えをお聞かせください。

菊池:マングローブが陸地を波から守るように、私たちも医療の防波堤でありたいと考えています。
健診で「異常なし」と言われても、あるいは「様子を見ましょう」と言われても、そこで終わりにせず、半年前、1年前とのデータの変化をモニタリングし続けること。
0.5cmの身長低下や、わずかな筋肉量の減少といった小さな波を見逃さず、将来の大きな病気を防ぐこと。
そして、何か異常の兆候が見えたら、すぐに適切な高度医療機関へ橋渡しをすること。
当院のロゴマークには「未来の健康管理」という言葉を入れています。
「健康」の定義は患者さん一人ひとり異なります。
私たちは、患者さんが自分の体の状態を正しく理解し、自分自身の健康管理に主体的に参加できるよう、データと対話、そして最新のテクノロジーでサポートし続けます。
それが、用賀きくち内科 肝臓・内視鏡クリニックが地域に存在する意義なのだと信じています。
取材の最後、菊池院長が見せてくれたのは、沖縄のマングローブ林を舞う蝶の写真と、開業前夜に自ら描いたという一枚の絵画だった。そこには、鮮やかな蝶が描かれていた。海水(病気)と淡水(健康)が交わる汽水域に深く根を張り、稚魚(患者の未来)を守り育てるマングローブ。そしてその間を自由に舞う蝶。
用賀きくち内科 肝臓・内視鏡クリニックは、まさに高度医療と日常生活の間に根を張る、生命力あふれる防波堤のようだ。そこで行われているInBody580による数値化や、0.5cmの身長低下を見逃さないその眼差しは、「バタフライ・エフェクト」のように、患者の5年後、10年後の未来を劇的に変える可能性を秘めている。
今日、診察室で菊池院長という蝶が羽ばたかせた風は、やがて日本全体の健康寿命を延ばす大きな潮流となっていくに違いない。



用賀きくち内科 肝臓・内視鏡クリニックについて

| 項目 | 詳細 |
|---|---|
| クリニック名 | 用賀きくち内科 肝臓・内視鏡クリニック |
| 院長 | 菊池 真大(きくち まさひろ) |
| クリニック紹介 |
「今日のメタボ、明日のロコモ」の予防をスローガンに、 肝臓・内視鏡専門医による高度な専門医療と、 InBody580やFibroScanを用いた全身の数値化による「未来の健康管理」を提案。 院内血液検査10分のスピード診断や医療DXロボットの導入など、 先進技術と温かな診療で患者様の人生に伴走する、 高度な専門性と予防医療を兼ね備えたクリニックです。 |
| 所在地 |
〒158-0097 東京都世田谷区用賀4-19-5 |
| アクセス | 東急田園都市線「用賀駅」北口より徒歩3分 |
| 電話番号 | 03-6447-9811 |
| 診療時間 |
8:30〜12:30 / 14:00〜18:00(月・火・水・金) 8:30〜12:30(土) ※休診日:木・日・祝 |
| Webサイト | https://www.youga-naika.com/ |
| 予約 | 公式HPより24時間WEB予約・LINE予約が可能 |











