
「頭では分かっているのに、体が動かない」「出社はできても、パフォーマンスが上がらない」――。
正解のない「BANI時代(脆く、不安で、非線形な時代)」において、ビジネスパーソンのメンタルヘルスはかつてない危機に瀕している。
従来の医療の枠組みの中で根本的な解決を見出せず、休職と復職を繰り返して自信を失っていく人も少なくない。
そんな過酷な環境において、「薬に頼らない医療」と「働く人のリカバリー」を掲げるのが、神田・横浜を拠点とする「ベスリクリニック」だ。
同院が向き合うのは、表面的な症状ではなく、患者を苦しめる「環境や思考の構造」そのもの。
約50名の専門家によるチーム医療や先進的なアプローチを駆使し、ビジネスパーソンが再び誇りを持って現場で活躍できる状態へと導いている。
なぜ、従来の精神科・心療内科の枠を超えた独自のオペレーションを構築できたのか。
そこには、空手道で全国3連覇を果たし、外資系コンサルティング会社での経験も持つ田中遥院長の、働く人々への深いリスペクトがあった。

言葉だけでは伝わらない危機感。弱いからではない、挑戦したからこそ起きる不調
―ベスリクリニックには、日々どのような患者様が来院されているのでしょうか。
田中:当院は神田というビジネス街のハブに位置していることもあり、来院されるのは20代から50代のビジネスパーソンが中心です。

ITエンジニア、コンサルタント、営業職、あるいは責任ある管理職など、日々スピードと成果を求められるハードな環境で働かれている方が非常に多くいらっしゃいます。
来院のきっかけは様々です。
頭が回らない、集中できない、明らかにパフォーマンスが落ちているといった違和感を抱えながらも、まだぎりぎり働けている段階の方。
あるいは、強い不安や落ち込みがあり、睡眠も乱れ、いよいよ出社が難しいという深刻な状態になってから駆け込んでこられる方まで、幅広くいらっしゃいます。
ただ、当院の患者様に共通している大きな特徴があります。
それは、単に今の苦しい症状をどうにかしてほしいというだけでなく、「もっとパフォーマンスを上げて働きたい」「再び現場で活躍したい」という強い目的意識を持っていらっしゃる点です。

―貴院は「薬に頼らない医療」をモットーに掲げていらっしゃいます。これは具体的にどのようなアプローチなのでしょうか。
田中:薬に頼らないと掲げてはいますが、私たちの本質は薬を使うか、使わないかという二元論にあるわけではありません。
非常に大事にしているのは、その方の困難の根本にある構造を解き明かし、解決することです。
心身の不調をきたして当院にいらっしゃる方は、決して精神的に弱いわけではありません。
むしろ、難しい仕事や無理なスケジュール、複雑な人間関係のストレスに対して、逃げずに誠実に向き合い、なんとか突破しようと全力を尽くした結果、限界を迎えて症状が出てしまっているのです。
いわば、これは挑戦した人にしか起きない状態だと言えます。
だからこそ、表面的な症状だけを薬で抑え込んで「はい、症状が落ち着きましたね」で終わらせてはいけないと私は考えています。
例えば、30代の営業職の男性の方がいらっしゃいました。
業績も良く、周囲からの期待も高い方でしたが、ある時期から「頭ではやるべきことが分かっているのに動けない」「メール1通返すのにも強い負担を感じる」といった状態になり、最終的には休職に至りました。
初診時には、「自分が弱いからこうなった」「もっと頑張ればできたはずだ」と、ご自身を強く責めていらっしゃいました。
しかしお話を整理すると、異動による業務量の急増、上司とのコミュニケーションストレス、慢性的な睡眠不足が重なっており、明らかに構造的に限界が来ている状態でした。
そこで私は、「症状は、自分と環境の間に生じるものです」とお伝えしました。
ストレスがかかると、まず睡眠の乱れなど身体に影響が出ます。
その結果、脳の働きが不安定になり、不安や意欲低下、思考が止まらない状態(反芻思考)が起こります。
そしてその状態がさらに睡眠を悪化させる――こうした悪循環が続いてしまいます。
「いま起きているのは、この悪循環です。弱さではなく、ストレスに対してなんとか対応しようと向き合い続けた結果として起きています」とお伝えしました。
その言葉をお伝えした瞬間、ふっと表情が緩んだのを今でも覚えています。
そこから、この悪循環を解くために、まずは睡眠と生活リズムを整え、次に「完璧にやらなければならない」という思考の癖を調整し、さらに業務の分解や相談行動の設計を行っていきました。
復職時には、「以前よりも自分の状態を客観的に見られるようになった」「なぜうまくいかなかったのかが今は分かる」と話され、現在は再発なく勤務を継続されています。
このように、構造を理解し、再発しない形で回復していくことで、「自分はダメだった」という休職の経験が、「あの経験があったから今がある」という意味に変わっていきます。
過去に起きた出来事そのものには、もともと意味はありません。
意味づけは常に、“今の状態”によって決まります。
今がうまくいっていなければ「あの時のせいでこうなった」となり、今が前に進んでいれば「あの経験があったから今がある」となる。
つまり、今の状態が変わることで、過去の意味も変えることができるのです。
―症状の奥にある構造をどのように分解していくのですか。
田中:初診時にはまず、絡まり合った現状を「情報の構造化」によって整理します。
患者様は混沌としたストレスの渦中にいて、自分が何に苦しんでいるのかさえ分からなくなっています。
そこで、その混沌とした状況を大きく3つの要因に分解していくのです。
一つ目は、仕事内容や役割、業務量、人間関係といった環境要因。
二つ目は、睡眠の質や自律神経の乱れ、脳の疲労などの身体要因。
そして三つ目が、その人特有の思考の癖やセルフマネジメントスキルといった認知要因です。
例えば、夜眠れないという症状一つをとっても、原因が異常な業務量という環境要因によるものなのか、職場の人間関係のストレスなのか、あるいは完璧にやらなければならないという認知要因(思考の癖)によるものなのかで、打つべき手は全く異なります。
絡まった糸をほどき、可視化する。
そこから、「医療(動ける土台を作る)」「技術(自分をコントロールする武器を持つ)」「習慣(現場で再現する)」という3つのステップを統合し、一人一人の状態に合わせて伴走していく。
これが私たちの目指すリカバリーの形です。

空手全国3連覇とコンサルの経験。「わかる」と「できる」の谷を越える習慣化
―「思考の癖を修正する」「スキルを習得する」というのは、頭では理解できても、実際の過酷なビジネスの現場で実践し、習慣化するのは非常に難しいことだと思います。
田中:頭では分かっているのに、できないという壁を突破するには、気合や根性論ではなく、緻密な戦略が必要です。
実は私自身、この習慣化の難しさと重要性については、身をもって痛感してきた経験があります。
私は大学時代、空手道の部活に所属しており、「型」の競技で全国3連覇を達成しました。
空手の型というのは、相手と打ち合う組手とは違い、いかに自分のパフォーマンスを活かして出し切るかという、自分自身との戦いです。
その経験の中で強烈に痛感したのが、「試合の場に立った瞬間に、すでに勝負は決まっている」という冷酷な現実でした。
―「立った瞬間に決まっている」とは、どういうことでしょうか。
田中:強そうなライバルと横に並んで立った時、自分が今日までどれだけ練習をしてきたか、日々の睡眠や体調管理をどれだけ徹底してきたか。
その準備の時間の密度の差が、そのままその人の自信やオーラとなって表れるのです。

これは、現在ハードに働かれているビジネスパーソンにも全く同じことが言えると思います。
日々の業務、営業成績のプレッシャー、重要なプレゼン。
そうしたパフォーマンスが求められる場において、事前の準備や日々の習慣の積み重ねが、結果を大きく左右します。
追い込まれた状況で新しい動きや思考を習慣として発揮する難しさは、私自身も誰よりも理解しているつもりです。
だからこそ当院では、単にストレス対処法を教えるのではなく、「わかる」と「できる」の間にある深い谷を埋めることを優先しています。
行動を極限まで小さく分解し、できなかった理由を責めるのではなく一緒に調整し、「なぜそうなりたいのか」という目的を再定義する。
どうしても行動を変えられない場合は、トラウマへの専門的なアプローチも行います。
―先生ご自身も、医師でありながらコンサルティング会社でのインターンやアプリ開発コンテストの運営など、異色の経歴をお持ちですね。
田中:私の両親はどちらも医療関係者で、特に父は神経内科医でありながら厚生労働省やマッキンゼーに勤務するなど、医療以外の仕事も経験していました。
そのため、私自身も「医学部に行くのは通過点で、その後何をしたいのか」を常に問われる環境で育ちました。

コンサルティング会社でインターンをしていた時のことが、今でも強く印象に残っています。
夜遅い時間でもオフィスには明かりがついていて、多くの社員が黙々とパソコンに向かっていました。
時間で働いているのではなく、「自分がどんな価値を出せるか」で仕事をしている環境でした。
疲れているはずなのに誰も手を抜かず、クライアントにとって適切なアウトプットを出そうと、最後まで思考を止めない。
ある社員の方が、「この提案でクライアントの意思決定が変わるかもしれない」と言いながら、何度も資料を作り直している姿を見たことがあります。
その姿を見て、「この人たちは単に働いているのではなく、責任を持って社会に価値を出すために働いているのだ」と感じました。
同時に、「ここまで本気で仕事に向き合える人たちが、より良い状態で働き続けるためには、どんな支えが必要なのか」と考えるようになりました。
無理をしているというよりも、仕事に対する価値観や責任感の強さゆえに、限界までやり切る。
その力は本来、非常に大きな価値であり、強みでもあります。
だからこそ、それを損なうのではなく、その人が本来持っている力を発揮し続けられる状態を支えるような存在になりたいと思いました。
そうした経験が、今の医療につながっています。
50名の専門家と13室のカウンセリングルーム。独自のチーム医療が機能する理由
―クリニックを拝見して驚いたのですが、フロアが複数に分かれており、カウンセリングルームがなんと13室もあるのですね。医師、心理士、保健師など約50名もの専門家がいらっしゃると伺いました。
田中:2025年1月〜12月の実績で、当院には月間約2800名、年間で延べ30000名程度の患者様にご来院いただいています(ベスリクリニック調べ)。
都内の、しかもビルのテナントに入っているクリニックとしては非常に規模が大きく、独自の体制だと思います。
診察室が3つ、カウンセリングルームが13室あり、常に多くのスタッフがチームとして動いています。

―これだけ多くの専門家がいると、患者様に対するアプローチで意見が割れたり、方針がぶれたりすることはないのでしょうか。一人の信頼できる先生にマンツーマンで診てもらう方が相談しやすいという声もありそうですが。
田中:もちろん、一人の主治医がじっくり診る良さもあります。
しかし、メンタルヘルスの領域においては、チームであたるメリットがそれ以上の意義を持つと私は考えています。
私たちが抱える大きなストレス要因は人間関係です。
アドラー心理学でも言われるように、人は人間関係によって傷つきますが、同時に、人との関わりの中でしか救われない側面もあります。
当院で様々な専門家と話すこと自体が、社会の中での人間関係を再構築し、回復していくためのプロセスになっているのです。
また、回復のフェーズによって求められるアプローチは全く異なります。
急性期で話すことすらつらい時は、徹底的に傾聴・受容するカウンセリングが必要です。
しかし、回復が進み復職に向けて武器(スキル)を身につけたいフェーズになれば、認知行動療法などのトレーニングとしてのカウンセリングが必要になります。
さらには、トラウマのケアに特化したアプローチが必要な方もいます。
これだけ種類が異なるカウンセリングを、一人の医師やカウンセラーが全て対応するのは非常に困難です。
だからこそ、「この領域が得意」という専門性を持った約50名のプロフェッショナルが必要なのです。

例えば、休職中の方の場合、「休職初期」「回復期」「復職準備期」で関わり方が大きく変わっていきます。
まず医師の診察で、症状の評価と全体の整理を行います。
環境・身体・認知の観点から現状を分解し、「なぜ今この状態になっているのか」と「どこまで回復すれば次に進めるのか」という全体像を設計します。
その上で保健師が関わり、生活面の調整と、どのタイミングで社会復帰を目指すのかを踏まえた回復プランを組み立てていきます。
休職初期は、まず「しっかり休める状態をつくる」ことが重要です。
環境から離れることで回復できる方もいますが、悪循環や自己否定が強く、「休んでいるのに休めない」状態の方も少なくありません。
そうした場合には、医師が薬物療法で身体の状態を整えたり、心理士が「休んでいる自分はダメだ」という考えを緩めるための関わりを行い、休める状態をつくっていきます。
身体が休まり、回復期に入ると、休職に至った背景の整理と、再発を防ぐための対応を進めていきます。
ここでは心理士やカウンセラー、トレーナーが中心となり、思考や行動のパターンを実践レベルで調整していきます。
さらに回復が進み、復職の時期が見えてきた段階では、「休むモード」から「働くモード」へと切り替えていきます。
休職中に体調が良くなることは一つのステップですが、復職は「働き始められるか」ではなく、「継続して働けるか」が重要になります。
この切り替えが不十分なまま復職すると、再び状態を崩してしまうケースも少なくありません。
そのため、生活リズムや日中活動を実際の就労に近づけていく調整を、保健師が中心となって行っていきます。
近年では、復職時に産業医面談や人事面談を経る企業も多いため、その準備についても医師・保健師・心理士・カウンセラーが連携してサポートします。
本人が自信を持って復職できる状態を整えると同時に、その後の働き方まで含めて設計していきます。
このように、各フェーズで役割を分担しながら関わりが途切れずに続くことで、単なる復職ではなく、「現場で再現できる回復」につながっていきます。
―その巨大なチームを、どのように機能させているのでしょうか。
田中:それを実現するために、徹底した「情報の構造化」と、オペレーションの改善を行いました。
問診、医師の診察、心理士の精神療法、保健師の生活指導を共通のフォーマットで統合し、誰が見ても同じ解像度で患者様の状態を理解できるようにしています。
実は、このチーム医療の体制が本当の意味で機能し始めたのは、ここ2年ほどのことです。
医療現場はどうしても目の前の患者様の対応に追われがちです。
そこで私たちは、医療業界以外の出身者、例えば広告会社やコンサルティング会社で起業やチームビルディングの経験がある人材を経営チームに招き入れました。
彼らと共に、スタッフの配置やタスク管理を見直し、「休職者支援」「トラウマ治療」「ニューロモデュレーション(機器による脳の治療)」といったプロジェクト型の業務と、日々の診療を両立させるシステムを構築しました。
外部の知見を入れ、当院ならではのオペレーションを作り上げたことで、多様な専門性が真に補完し合うチーム医療が実現したのです。

産業医の視点。アブセンティズムからプレゼンティズムの解消へ
―田中院長をはじめ、貴院には産業医の資格を持つ先生方が多いのも特徴ですね。企業と医療の架け橋となる立場から見て、ここ数年の企業のメンタルヘルスに対する傾向はどう変化していますか。
田中:企業のメンタルヘルスに対する理解度は、間違いなく上がってきています。
かつては、メンタル不調で会社を休んでいる状態、いわゆるアブセンティズムをどう解消するかが主な課題でした。
しかし近年は、休んでおらず出社はしているものの、心身の不調によって本来のパフォーマンスが発揮できていない状態、プレゼンティズムの解消を重視する企業が増えています。
このプレゼンティズムによる経済的損失は、休職による損失よりも甚大であると言われています。
―つまり、「会社に来られるかどうか」ではなく、「しっかり仕事ができる状態か」が問われているのですね。
田中:そのため、企業側の復職基準も以前より厳しくなっている側面があります。
しかしそれは、「一人ひとりの働き方を本気で応援したい」「再び活躍してほしい」という企業側の熱意の裏返しでもあります。
ここで課題となるのが、従来の医療の限界です。
一般的な医療の枠組みでは、「うつ状態などの症状が落ち着けば、働ける(出社できる)」と判断してしまいます。
しかし、出社できることとパフォーマンスを出せることは全く別の次元の話です。

―「症状が落ち着いたから復職したけれど、やはり頭が回らずに再休職してしまった」という話はよく耳にします。
田中:医師が良いと言ったのに現場では働けなかったという経験は、患者様の自尊心を深く傷つけます。
私たちが産業医としての視点を持っているからこそ重視しているのは、「何を解決したから戻れるのか」という言語化です。
ただ症状の改善が期待できるからではなく、思考の癖をこう修正し、このスキルを身につけたから、こういう環境なら働ける、という再発防止のロジックを、復職支援の過程でしっかりと組み立てます。
復職をゴールとするのではなく、復職後もフォローを継続し、最終的にその人が自分らしく働ける状態まで持っていく。
それこそが、企業側にも患者様にも求められている新しい医療の役割だと感じています。

BANI時代・AI時代。見えない不安に打ち勝つための脳の再起動
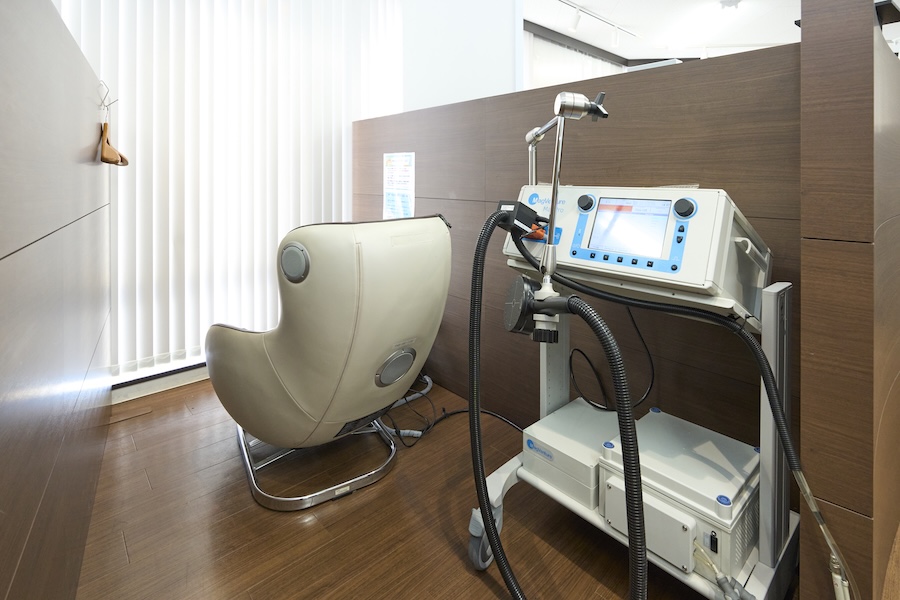
―院内の別フロアには、TMS(磁気刺激治療)をはじめとする専門機器がずらりと並んでいましたね。今後、働き方がさらに変化していく中で、ビジネスパーソンの不調はどう変化していくと予測されていますか。
田中:当院では早い段階からTMSを導入し、現在もニューロモデュレーション(非侵襲的な脳神経の調整)に力を入れています。
これは、現代のビジネスパーソンが抱える「脳のオーバーヒート」に対する強力なアプローチです。
現代は、かつてのVUCAの時代から、さらに過酷な「BANI(脆く、不安で、非線形、不可解)」の時代へと突入したと言われています。
世界情勢の急変やAIの爆発的な進化により、昨日まで正解だったものが明日には通用しなくなる。
―ストレスの質そのものが変わってきているということでしょうか。
田中:これまでは、業務量が多い、上司と合わないといった目に見えるストレスが主流でした。
しかし今は、「明日、自分の仕事がAIに奪われるかもしれない」「この先、自分のキャリアや社会がどうなるか分からない」という、底知れぬ見えない不安に押しつぶされる恐怖へと変化しています。
情報過多の中で、常に脳がアラートを鳴らしている状態なのです。
この見えない不安そのものは、お薬でもTMSでも直接解決できるものではありません。
不安の背景にある現実や環境を変えるわけではないからです。
ただ一方で、こうした状態が続くと、脳が過度に疲労し、思考力や判断力が落ち、「考えられない状態」になってしまいます。
この状態では、本来であれば対処できるはずのことにも対応できなくなってしまいます。
だからこそ、まずは医療的なアプローチによって、脳の過剰な負荷を整え、「考えられる状態」を取り戻すことが重要です。
その選択肢の一つがTMSです。
TMSは、眠気や認知機能の低下が起こりにくいという特徴があり、思考力を保ったまま状態を整えやすいという利点があります。
その上で、カウンセリングやキャリアデザインの視点を通じて、自分を律する「自己調整能力」を養い、正解のない世界を生き抜く自分軸(自己効力感)を見つけていく。
つまり、医療は「状態を整える役割」であり、その土台の上で「どう生きるか」を設計していくことが重要になります。
この両輪が揃って初めて、これからの時代に適応していくことができると考えています。
「脳のオーバーヒート」は誰にでも起こりうる状態です。
その上で、今すぐできる対処としては大きく3つあります。
一つ目は、「情報を遮断する時間を作る」ことです。
スマートフォンやPCから離れる時間を、1日15分でもいいので意図的に確保するだけで、脳の興奮状態は下がります。
例えば、朝の通勤中にスマートフォンを見続けてしまい、ニュースやショート動画を次々と見てしまうという方は多いと思います。
これは「見たい」というよりも、「考えたくないから情報を入れ続けてしまう」という脳の反応に近い行動です。
その結果、通勤の段階で脳が情報過多になり、仕事を始める時点で既に思考の余力が少なくなっている状態になります。
いわゆるデジタルデトックスですが、今の社会では完全に切り離すことは難しいからこそ、意図的に「何も入れない時間」を作ることが重要です。
二つ目は、「身体と感覚に意識を戻すこと」です。
マインドフルネスという言葉を聞いたことがありますでしょうか。
呼吸や身体の感覚に意識を向けることで、「いま、ここ」に注意を戻していきます。
私たちの脳は常に何かを考え続けていますが、未来に意識が偏ると不安が強くなり、過去に偏ると後悔や反芻が強くなります。
その状態を一度リセットし、「いまの自分の状態」に戻ることが重要です。
これは難しいことのように感じますが、例えばゆっくりとした呼吸に意識を向ける、身体の感覚に注意を向けるといったシンプルな方法でも十分です。
サウナで「整う」と表現される状態も、感覚的には近いものがあります。
三つ目は、「行動を極端に小さくする」ことです。
例えば、「メールを返す」ではなく「メールを1通開く」、 「資料を作る」ではなく「タイトルだけ書く」といったように、実行可能な単位まで行動を分解します。
不安は、「うまくやりたい」「失敗したくない」という未来への意識から生まれます。
その不安が強くなりすぎると、思考がぐるぐると回り続け、行動できなくなります。
まずは一歩だけでも動くことが、不安を解消するきっかけになります。
一方で、受診を検討していただきたいサインもあります。
・休んでも疲労感が抜けない
・集中力や思考力の低下が続く
・仕事のパフォーマンスが明らかに落ちている
・動悸や不安などの身体症状が出ている
・やるべきことが分かっているのに動けない状態が続く
これらが2週間以上続く場合は、単なる疲労ではなく、状態が崩れ始めている可能性があります。
重要なのは、「出社できているか」ではなく、「本来の力が出せているか」です。
違和感の段階で一度整理することで、回復は早くなり、再発も防ぎやすくなります。
―最後に、今まさにつらさを抱えながらで働いている読者へメッセージをお願いします。
田中:治療を通じて、単に症状の改善が期待できるだけでなく、「自分は一度ダメになってしまった」と感じていた方が、「この不調の経験があったからこそ、自分を見つめ直すことができた」と笑顔で語ってくれるようになる。
その人のナラティブ(物語)が書き換わる瞬間に伴走することが、私の大きなやりがいです。
もし今、あなたが違和感を抱えながら働いているなら、それはあなたが目の前の壁から逃げずに挑戦している証拠です。
決してあなたは弱くありません。
一人で抱え込まず、絡まった糸を一緒にほどき、新たな武器を手に入れるために、ぜひ私たちのような専門チームを頼ってください。

「試合の場に立った瞬間に、すでに勝負は決まっている」。
空手道での経験から導き出された田中院長の言葉は、日々戦うビジネスパーソンにとって大きなヒントになるのではないだろうか。
ベスリクリニックの取り組みは、精神論や単なる慰めではない。
脳のオーバーヒートに対しては医療テクノロジー(TMS等)で介入し、習慣化の失敗という行動の壁に対しては、多職種チームによる緻密なサポート体制で伴走する。
その根底には、社会で戦うビジネスパーソンへの深いリスペクトが流れている。
社会の構造が劇的に変化し、アブセンティズムからプレゼンティズムへ、そしてVUCAからBANIの時代へと移行する中で、医療に求められる役割も変化しつつある。
ビジネスの世界の知見を取り入れ、独自のチーム医療を実践するベスリクリニック。
彼らが目指す、働く人のリカバリーという視点は、これからのメンタルヘルスケアの一つの在り方を提示している。
ビジネスパーソンに寄り添う田中院長の言葉に、新しい医療の形を垣間見たインタビューであった。
医療法人社団べスリ会ベスリクリニックについて

| 項目 | 詳細 |
|---|---|
| クリニック名 | 医療法人社団べスリ会ベスリクリニック |
| 院長 | 田中 遥(たなか はるか) |
| クリニック紹介 | 「働く人の心と身体を整え、自分らしく働ける状態をつくる」ことを目的としたクリニック。ビジネスパーソンの「もっとパフォーマンスを上げて働きたい」というニーズに応えるため、薬に頼らないアプローチを実践。約50名の多職種チームによる専門的なカウンセリング、TMSなどのニューロモデュレーション治療を組み合わせ、「医療×技術×習慣」の3ステップで本質的なリカバリーと再発防止に伴走する。 |
| 所在地 |
〒101-0045 東京都千代田区神田鍛冶町3-2 サンミビル8階 |
| アクセス |
神田駅(山手線・銀座線)から徒歩1分 岩本町駅(都営新宿線)から徒歩5分 小川町駅(都営新宿線)から徒歩5分 淡路町駅(丸ノ内線)から徒歩5分 |
| 電話番号 | 03-5295-7555 |
| 診療時間 |
平日 11:00~14:30 16:00~20:30 土曜 10:00~18:30(最終受付 17:30) 日曜 10:00~16:00(学会等で休診あり) |
| Webサイト | https://besli.jp/ |
| ご予約 | 電話またはオンラインでの予約 |



